Le traitement du TDA/H et l’allaitement

Le traitement du TDAH et l’allaitement : Guide complet
Rédigé par Jeanne Caron, ALPS à la Ligue La Leche
Téléchargez notre fiche imprimable
Les données récentes démontrent une hausse importante de l’usage des psychostimulants chez les jeunes adultes (18-44 ans), et ce particulièrement chez les femmes. Au Québec, cette prévalence atteint 4,8% à 5,2%, comparativement à une moyenne de 3,3% au Canada pour ce groupe d’âge. Chez les 18-24 ans, c’est 11,3% des femmes qui utilisent les psychostimulants à des fins thérapeutiques. Cela peut s’expliquer par un diagnostic plus tardif chez les femmes, une meilleure compréhension du TDA/H adulte, ainsi que la charge mentale liée à l’organisation du quotidien des mères de famille d’aujourd’hui.
Mais qu’en est-il du traitement des symptômes du TDA/H lors de la grossesse et l’allaitement? De plus en plus de données suggèrent l’innocuité de la médication utilisée pour traiter le TDA/H pendant la grossesse, de même que certains risques accrus en cas d’arrêt de cette médication. La suite logique pour les personnes enceintes serait de poursuivre leur médication après la naissance du bébé et pendant l’allaitement. D’ailleurs, une gestion adéquate des symptômes du TDA/H peut s’avérer un allié précieux pour l’allaitement à long terme. En étant mieux outillée pour affronter la charge mentale et l’organisation du quotidien, la mère est souvent moins dépassée par les exigences de la routine, ce qui favorise un parcours d’allaitement plus serein et durable. Alors, qu’en est-il des effets sur l’allaitement et le bébé?
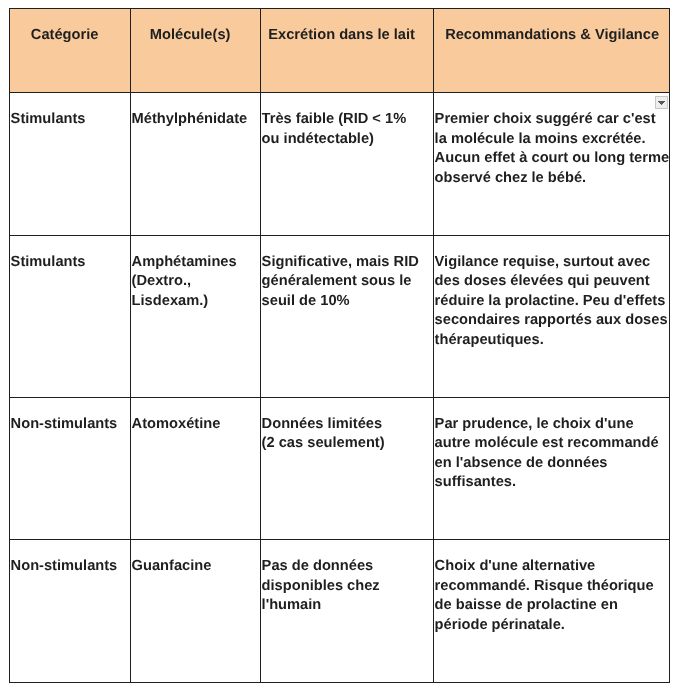
Excrétion dans le lait humain
Il existe plusieurs types de médication pour traiter les symptômes du TDA/H, soit des stimulants et des non-stimulants; parmi ces deux grandes classes, plusieurs molécules sont utilisées. L’excrétion dans le lait humain varie selon le type de molécule.
-
Stimulants
- Méthylphénidate : très peu excrété dans le lait humain, la dose relative reçue par l’enfant (RID) demeure très faible (sous 1%) ou même indétectable;
- Amphétamines : plusieurs types d’amphétamines sont utilisés pour cette indication telles que amphétamine, dextroamphétamine, lisdexamphétamine; ces molécules sont excrétées dans le lait humain en concentration significative, mais la RID demeure généralement sous les 10%, seuil jugé préoccupant.
-
Non-stimulants
- Atomoxétine : il n’y a pas de données disponibles au sujet de l’excrétion de cette molécule dans le lait humain;
- Guanfacine : il n’y a pas de données disponibles au sujet de l’excrétion de cette molécule dans le lait humain.
Effets sur le bébé
Considérant une certaine excrétion de ces médicaments dans le lait humain, le recherche s’est également penchée sur les effets chez les bébés allaités.
- Concernant le méthylphénidate, aucun effet à court terme (période périnatale) ou long terme (6 à 12 mois) n’a été constaté.
- Selon le type d’amphétamine et la dose prise par la personne qui allaite, de faibles niveaux d’amphétamines peuvent être détectés dans le plasma ou l’urine de leur bébé allaité. La majorité des bébés exposés aux amphétamines à dose thérapeutique lors de l’allaitement n’ont pas présenté d’effets secondaires, et, le cas échéant, ces effets n’ont pas affecté leur développement à long terme.
- Il faut toutefois noter que les impacts de la consommation abusive d’amphétamines sont peu documentés, et que la consommation de drogues illégales est fortement déconseillée en période d’allaitement.
- Les données concernant les bébés exposés à l’atomoxétine sont limitées à deux individus seulement; ces bébés auraient dormi plus longtemps suite à l’exposition, mais n’auraient pas eu d’effet à long terme. En l’absence de meilleures données sur les effets de l’atomoxétine chez les bébés exposés via l’allaitement, le choix d’une autre molécule est recommandé. (À discuter avec le médecin traitant.)
- Il n’y a pas de données concernant l’exposition de bébés à la guanfacine, le choix d’une autre molécule est donc recommandé. (À discuter avec le médecin traitant.)
Effets sur la lactation
Même si la prise de certains médicaments pour traiter les symptômes du TDA/H peut être sécuritaire pendant l’allaitement, s’assurer que le processus de lactation n’est pas affecté est important. Certains médicaments sont connus pour affecter négativement la production lactée, ce qui peut affecter la prise de poids du bébé. Les effets sur la prolactine sont souvent ceux qui sont étudiés, mais d’autres facteurs entrent en ligne de compte dans le processus de production de lait; des niveaux de prolactine diminués chez une personne dont la lactation est bien établie pourraient ne pas avoir d’effet négatif sur la production.
- Le méthylphénidate pourrait réduire les niveaux de prolactine, mais il n’y a pas de données attestant de baisse de production significative. Des cas d’augmentation de la production lactée et de galactorrhée (excrétion de lait chez une personne qui n’allaite pas) ont été rapportés.
- Des données soutiennent que les amphétamines causent une diminution des niveaux de prolactine, surtout avec des dosages élevés. La production lactée n’était pas affectée chez des mères qui utilisaient des amphétamines en doses thérapeutiques. L’effet sur la prolactine pouvant potentiellement affecter l’installation de la production durant les premières semaines post-partum, la vigilance est de mise.
- Il n’y a pas de données disponibles sur les effets de l’atomoxétine sur la prolactine et la production lactée.
- La guanfacine est connue pour abaisser les taux de prolactine chez les hommes et les femmes non-allaitantes; cet effet n’est pas étudié en période de lactation, mais pourrait être le même, surtout en période périnatale. Cette molécule n’étant pas étudiée en contexte d’allaitement, une molécule alternative est recommandée.
Synthèse de la médication et effets observés
Signes de vigilance chez le bébé
Il est recommandé de consulter un médecin si le bébé présente l’un des symptômes suivants:
Irritabilité ou agitation inhabituelle.
Troubles du sommeil (éveil prolongé, difficulté à s’endormir).
Faible appétit ou prise de poids insuffisante.
Attention particulière : Les bébés prématurés nécessitent un suivi plus étroit.
Comment conjuguer prise de médication et allaitement
Il va sans dire que toute décision concernant la prise de médication doit être discutée avec le médecin traitant. Cela permet d’évaluer les risques et bénéfices de cesser ou poursuivre la médication, d’envisager un changement de dose ou de molécule. Cela permet également de prévoir un suivi de surveillance pour le bébé dans ses premières semaines de vie.
Des organismes reconnus (CADDRA, centre IMAG CHU-Ste-Justine) ont établi des guides de pratiques qui suggèrent certains trucs pour minimiser l’exposition des bébés aux médicaments utilisés pour traiter les symptômes du TDA/H. Ce résumé ne remplace pas un avis médical.
- Choix de la molécule : privilégier le méthylphénidate lorsque possible, puisque son excrétion dans le lait humain est plus faible;
- Type de préparation : lorsque possible, privilégier les stimulants à action rapide, dont le pic de concentration est rapide et de courte durée;
- Dosage : utiliser la plus petite dose efficace pour obtenir une bonne gestion des symptômes;
- Moment de la prise : allaiter juste avant la prise de médication permet généralement d’éviter le pic de concentration de la molécule dans le lait, même si cette concentration demeure faible;
- Suivi du bébé : envisager un suivi plus rapproché du bébé dans ses premières semaines de vie, ou si la mère débute un nouveau traitement en période d’allaitement; les bébés prématurés doivent être surveillés de plus près, vu l’immaturité de leurs organes;
- Surveillance des symptômes : il est recommandé de consulter un médecin pour évaluation si un bébé présente de l’irritabilité ou de l’agitation inhabituelle, des troubles du sommeil (endormissement difficile, périodes d’éveil prolongées pour son âge), un faible appétit, ou une prise de poids insuffisante; ces symptômes pourraient être reliés à la prise de stimulants ou à d’autres causes, mais il est important de les adresser sans tarder.
En conclusion, la gestion du TDA/H ne doit pas être un obstacle à la poursuite de l’allaitement. Les données actuelles suggèrent que le maintien d’un traitement thérapeutique est non seulement sécuritaire pour le nourrisson, particulièrement avec des molécules comme le méthylphénidate dont l’excrétion dans le lait est minime, mais aussi bénéfique pour l’équilibre de la dyade. Une prise en charge réussie repose sur une collaboration étroite entre le parent et son équipe soignante afin de personnaliser le choix de la molécule, le dosage et le moment de la prise. En traitant les symptômes de la mère, on soutient sa capacité à répondre aux exigences du quotidien parental, tout en assurant, par un suivi clinique attentif, le développement optimal du bébé. Choisir de se soigner, c’est aussi choisir d’allaiter avec sérénité.
Si vous avez des questions à ce sujet, n’hésitez pas à communiquer avec une monitrice.
Sources :
https://www.inesss.qc.ca/fileadmin/doc/INESSS/Rapports/ServicesSociaux/INESSS_Portrait_TDAH_IMS.pdf
https://www.iqvia.com/-/media/iqvia/pdfs/canada/fact-sheets/iqvia_2023_coup_oeil-psychostimulants_2019-2022.pdf
https://www.inspq.qc.ca/publications/3245
https://www.caddra.ca/fr/informations-sur-les-lignes-directrices/
https://womensmentalhealth.org/posts/essential-reads-breastfeeding-and-stimulants/
https://www.infantrisk.com/content/adhd-medications-and-breastfeeding
Méthylphénidate https://www.ncbi.nlm.nih.gov/books/NBK501310/ , https://e-lactancia.org/breastfeeding/methylphenidate/product/
Lisdexamfétamine https://www.ncbi.nlm.nih.gov/books/NBK501741/ , https://e-lactancia.org/breastfeeding/lisdexamfetamine-mesilate/product/
Amphétamine https://www.e-lactancia.org/breastfeeding/amfetamine/product/
Atomoxétine https://www.ncbi.nlm.nih.gov/books/NBK501732/ , https://e-lactancia.org/breastfeeding/atomoxetine-hydrochloride/product/
Guanfacine https://www.ncbi.nlm.nih.gov/books/NBK501522/ , https://e-lactancia.org/breastfeeding/guanfacine-hydrochloride/product/









